う蝕
| う蝕 | |
|---|---|
 | |
|
左:上部にう蝕が発生した歯の断面のモデル。 右:う蝕が歯髄に達し、歯根の先端が病変となっている | |
| 概要 | |
| 診療科 | 歯学 |
| 分類および外部参照情報 | |
| ICD-10 | K02 |
| ICD-9-CM | 521.0 |
| DiseasesDB | 29357 |
| MedlinePlus | 001055 |
う蝕(齲蝕、うしょく)とは、歯の実質欠損のなかで、生物的要因(口腔内の細菌が糖質から作った酸による歯の脱灰など)が原因であるものである[1]。そのほかの物理的要因(磨耗、たわみなど)、化学的要因(細菌由来ではない酸など)による歯の実質欠損は、う蝕には入らない。疾病負荷の観点から歯周病と並び、歯科の二大疾患の一つである[2]。また、一度う蝕を治療した歯に、再度う蝕ができた場合、二次う蝕と呼ぶ。
う蝕を有する歯を、う歯(一般的には虫歯、むし歯)、う蝕が進行して歯に穴ができていることが目に見えてわかる状態になった場合、その穴をう窩と呼ぶ。
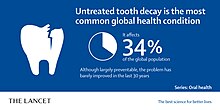
う蝕は世界で最も多い疾患のひとつであり、2019年には医学雑誌Lancetで口腔保健の特集号が組まれた[3]。そこでは、34%の人に未治療のう蝕があることが強調されている。
日本ではう蝕が減少したことが良く知られているが、成人・高齢者においては未治療のう蝕を有する人は3割を超えており、またう蝕経験者は9割を大きく越える[4]。成人のう蝕には、二次う蝕も多くみられる。1970年代から減少をしている子どものう蝕でも、学校保健統計調査で他の疾患と比べてみると、ほとんどの年齢で最も多いのがう蝕である[5](年齢によって近視が多いが、近視による医療受診は少ないことを考えると、う蝕の重要性は子どもにおいても無視はできない)。
また高齢者の歯の残存により、高齢者でう蝕を有する人は増加している[6]。そのため人口高齢化もあいまって、高齢者の歯科受診は増加している[7]。
う蝕の予防は歯垢の完全除去と糖分摂取の厳密な管理によって成し遂げられるため、これを知る教育が重要である[8]とされている。しかし、極めて有病率が高いう蝕は、教育だけで十分に防ぐことは難しい。貧困や障害などにより知識を有していても行動が難しい人も数多く存在する。そのため、フッ化物やシーラントなど、エビデンスの検証された予防方法を用いる必要がある[9][10][11]。
う蝕の進行度の低いエナメル質の白斑は経過観察される[8]。う蝕の進行に伴って削る必要が出てくるが、感染した象牙質にとどめるなど最小限になされる[8]。状況に応じて補修(詰め物)される[8]。リスクを高めることが判明している糖類とは、米などに含まれるデンプンではなく、砂糖など単糖類・二糖類である[12]。これらによって口腔内の菌が酸をつくり歯が溶解していくことになるが、アルカリ性である唾液とその成分のカルシウムがそれを回復させる再石灰化が起こる。この均衡が崩れると、再石灰化できない(不可逆性の)う蝕となる。
特に歯の萌出後の数年は石灰化度が低いため虫歯になりやすく、歯冠う蝕は未成年に多く見られる。一方、高齢化と残存歯の増加に伴い、高齢者の根面う蝕が増加してきた。
2002年には国際歯科連盟(FDI)によって、ミニマルインターベンション(MI、最小の介入)が提唱され、今日の日本の診療ガイドラインでもこの概念が重要視されている[8]。
自然歴
[編集]う蝕がエナメル質に限局している間、一般にう蝕は無痛であり、象牙質に達することにより、象牙細管の露出をみて初めて歯痛を覚えることが多い。このときの痛みは象牙細管内の痛覚神経終末に対する直接刺激や、象牙細管内の組織液圧力変化による歯髄痛覚神経終末に対する刺激が起こることによるものと考えられている。
う蝕が歯髄まで到達するまでの過程においては歯髄炎を併発することによる激しい自発痛が発生する場合がある。歯冠崩壊によりう蝕が歯髄まで到達すると髄腔内圧が下がるため、自発痛は一時的に消退する。
歯髄腔が感染した状態を放置し続けると、歯質の崩壊は著しくなり、根尖まで細菌感染が至る結果となり、歯根膜炎を引き起こすことによる拍動感を伴った鈍痛が生じることがある。この後、根尖周囲に歯根嚢胞や歯根肉芽腫が生じることがあり、感染の程度によっては歯瘻が出来ることもある。
やがて歯質の崩壊が進み、残根状態になると、人体の異物排除機転により自然脱落に至る。
公衆衛生
[編集]う蝕は子供のうちの罹患が多いこと、小学生の時に歯が乳歯から永久歯に生え変わることなどから、日本では太平洋戦争後に社会が安定した時代以降、今日に至るまでその予防は学校保健で重視された。保健の教材での記載、保健室でのポスターなどでの虫歯の進行や恐ろしさの啓蒙、歯磨きの励行などである。小学校~高校の歯科検診で虫歯が見つかっても、保護者が子供の健康に関心が薄かったり経済的に困窮していたりすると適切な治療が行われない問題がある。虫歯が10本以上あったり、歯根しか残っていなかったりする「口腔崩壊」に陥っている子供もいる[13]。
1931年(昭和6年)、学校歯科医及幼稚園歯科医令にて学校歯科医が定められた[14]。1958年(昭和33年)には、 学校保健安全法にて歯科健康診断が定められ、1965年(昭和40年)には、母子保健法にて1歳6 か月健康診査、3 歳児健康診査が定められた[15]。これらは日本の歯科保健における代表的な公衆衛生施策となっている。
公衆衛生的介入として、未就学児へのフッ化物歯面塗布が推進され[16]、保育所、幼稚園、小学校、中学校におけるフッ化物洗口に取り組んでいる自治体がある[17]。 う蝕などの疾病が発生した際には、公的保険制度による療養の給付がなされる。自治体によるが、乳幼児医療費助成、義務教育就学児医療費助成などの制度もある。
2021年、世界保健機関(WHO)の第74回世界保健総会にて、口腔保健の決議が採択された[18][19] 。 先進国では、1970 年代からう蝕の減少が報告され、これにより「子どものう蝕は減ったので「う蝕対策は必要ない」」という誤解が存在していることが、国際的に指摘された[20] 。2020年代の日本におけるう蝕予防の必要必要性については、厚生労働省の研究は以下のようにまとめた[21]。
- 以前より減ったとはいえ、子どものう蝕はいまだに他の疾患よりも多い。
- 有病率の高い歯科疾患は、子どもの疾患別医療費では上位である。
- 子どものう蝕は減っているが、成人以降で治療が必要なう蝕を有している人の割合は全年齢を通じて高いことから、若いころからの予防が必要である。
- 地域や社会集団による大きな健康格差が認められる。
疫学
[編集]
永久歯のう蝕は、う歯(Decayed Tooth)、喪失歯(Missing Tooth)、修復歯(Filled Tooth)の数を合計するDMFT指数(DMFT Index)を用いて評価する。より精密な指数では発生した歯面(Surface)の数を記録(DMFS指数)し、また乳歯の状態を記録する指数(dmft指数)にも同様のものが使われる。
DMFT指数は、う蝕の発生と治療、両方を反映するため、歯科医師による治療方針に影響されやすく、年齢が上がるにつれて妥当性が低下する。う歯と修復歯の重み付けが等しいため、疾病の重症度と処置の結果のどちらも正しく表せない。また、う歯の診断基準の変化のため、過去のDMFT指数と今日のDMFT指数に、互換性があるわけではない。1990年代以降、多くの国では歯面を傷付けるのを避けるために、う蝕の診断に歯科用探針の利用することを控えている。これにより、DMFT指数は、感度が低下(う蝕をう蝕ではないと診断することの増加)し、特異度が増加(う蝕ではない歯をう蝕ではないと診断することの増加)した。以上の理由により、う蝕有病者率(有病割合)が低い場合では、DMFT指数の平均値よりも、有病割合の方が、疾病の地域単位の評価に有用である。とはいえ、地域のう蝕の実態は、通常、12歳児のDMFT指数の平均値により要約されている。年代比較や国際比較は、これらの資料により作成されている[22]。
う蝕の発生状況について厚生労働省が定期的に「歯科疾患実態調査」で報告を行っている[23][24]。日本の虫歯の有病率は、先進国の中で最悪である[要出典]。これには、日本の医療費が安く自らの健康を維持しようとしないことが原因とする考えがある[独自研究?]。梅雨時などの菌が増殖する時期にかかりだし冬場温度の低下から痛みが発生する事が多いとされている[要出典]。
病因
[編集]
虫歯の直接の原因は、歯の表面に付着している細菌が糖質を代謝する際に産生する酸による歯の脱灰(カルシウムの喪失)に起因する歯の靭性の低下である。
う蝕原性菌は、食品の主に糖質から乳酸などの酸を産生する。歯垢の中に酸が大量に産生されると、口腔内のpH(水素イオン指数)が酸性に傾き、歯の表面のエナメル質を溶かし始める。これを脱灰と言う。数十分間が経つと、今度は唾液の作用によってpHがアルカリ性に戻り、溶けた歯が補修される。これを再石灰化と呼ぶ。
このように虫歯の発生には、宿主(歯、唾液)、細菌、糖質の3つが必要である[25]ため、それぞれに原因が説明される。
宿主
[編集]歯の表層であるエナメル質が溶け始めた最初期の段階では、エナメル質に抵抗性があることや、歯が再石灰化するため、エナメル質表層は溶けず、その下から溶け始める。これをエナメル質の表層下脱灰といい、この段階を初期う蝕という。
食や唾液の分泌などもかかわるため、「食」生活習慣病とも考えられる[26]。
細菌
[編集]口腔内には多くの細菌が存在し(口腔常在菌)、この中には多くの原因菌が存在する。細菌は、共生しており、細菌叢を構成しているため特定の菌に原因を求めるのは難しい[26]。う蝕を引き起こす最も重要な菌はストレプトコッカス・ミュータンスであるが、細菌の量や種類によりう蝕の進行速度が変わる[27][要文献特定詳細情報]。
う蝕原性菌、食物残渣、唾液は結合し、歯垢(プラーク)となって歯に結合する。歯垢の付着は、臼歯の咬合面の溝や、全ての歯の歯肉縁、歯科修復材料と歯の境において最も顕著である。これらは実際に虫歯が多く発生し、う蝕好発部位と呼ばれる。成熟した歯垢は、バイオフィルムと呼ばれる。
歯垢が酸性に傾き、アルカリ性に戻る状態をグラフ上の曲線で表したものはステファン・カーブと呼ばれる[28]。
糖質
[編集]糖質には砂糖やデンプンなど様々な種類がある。酸産生能は糖質の種類によって異なり、砂糖の主成分であるスクロースが最も高く、キシリトールは低い。こうした様々な条件によって歯が脱灰する。この進行の最も重要な因子は、「量」でなく「頻度」である[29][要文献特定詳細情報]。一度に大量に摂取することによる脱灰よりも、頻回に脱灰され続けた方が、う蝕が進むとされている。口腔内のpHが低下すると、約30分間エナメル質は脱灰され続ける。また、多量の糖質を摂取することでpHの低下の仕方や脱灰される時間の長さが変わることが知られている。砂糖を溶かした水溶液では砂糖が10%の濃度となるまで、こうしたpHや時間が変化する。
分類
[編集]う蝕は、発生部位や病巣の形態、進行度等により分類される。
進行度による分類
[編集]C0、C1、C2、C3、C4という分類が知られる。
-
C0 歯質の不透明感や白斑、色素沈着が認められるが齲窩が確認できない
-
C1 エナメル質に進行したう蝕(エナメル質齲蝕)。対策次第でC0に戻る可能性もある。
-
C2 象牙質に達したう蝕(象牙質齲蝕)
-
C3 歯の神経である歯髄に達したう蝕
-
C3 歯髄の先が膿んだ病変の状態。根管治療が必要となる。
-
C4 歯冠部が崩壊し残根状態のう蝕
発生部位による分類
[編集]- 小窩裂溝齲蝕
- 小窩裂溝部は清掃を行いにくく、食物残渣がたまりやすいため、多く見られる。
- 平滑面齲蝕
- 歯頸部や隣接面に見られる齲蝕。隣接面齲蝕はX線撮影で明らかになることが多い。
- 歯肉縁下齲蝕
- 歯周ポケットが深くなったところに発生。セメント質齲蝕から始まることが多い。
- 根面齲蝕
- 歯肉が退縮し、食物残渣がたまりやすい部分が露出することにより発生。高齢者に多い。
病理組織学的分類
[編集]経過による分類
[編集]- 急性齲蝕
- 急速に進行するう蝕で、若年者に多い。
- 慢性齲蝕
- 進行が遅いう蝕で、成人に多い。第三象牙質(修復象牙質)が多く形成される。
原発性か再発性かによる分類
[編集]- 一次齲蝕(原発性齲蝕)
- 正常な歯質表面に発生するう蝕
- 二次齲蝕 (再発性齲蝕)
- 治療において窩洞の形成が不十分であったり、修復物の変形や破折により発生した、歯質と修復物の間の間隙のために修復物の周囲で発生するう蝕。年数に前後はあるが、ほぼ全ての修復物は二次う蝕になる。成人であれば、修復物はほぼ全ての人存在するため、二次う蝕もほぼ全ての人にできる。
病巣の形態による分類
[編集]- 表面齲蝕
- 表面で広がるう蝕。
- 下掘れ齲蝕
- 表層部よりも内部で広がっているう蝕。
- 穿通性齲蝕
- 細く深く進行しているう蝕。
進行度による分類
[編集]- 浅在性齲蝕
- 表面で広がり広く浅いう蝕
- 深在性齲蝕
- 象牙質深部にまで達したう蝕
活動性による分類
[編集]- 活動性齲蝕
- 進行するう蝕。進行を止める処置(原因因子と防御因子の両方に作用する処置)が必要である。
- 非活動性齲蝕
- 進行が止まったう蝕。進行を止める処置の必要はない。脱灰の跡は残る可能性がある。
治療
[編集]
詰め物がされている。
日本歯科保存学会の診療ガイドラインは、高齢まで多く歯を残すには、MIの概念の普及と、また旧来のドリル・アンド・フィル(削って詰める)からの脱却が必須であると提言してきており、パターン化した旧来の治療法では健全な歯質まで大量に削るが、感染のない天然の歯質は極力残すよう考え方が変化してきた[8]。
軽度のう蝕であれば、自然治癒することもあるが、一定水準以上まで進行したう蝕により失われた歯の構造は再生しない。しかしながら、治療によりう蝕の進行を止め、歯を保存し、合併症を防ぐことができる。
治療はまず、う蝕部位の歯質を切削し、その後歯科修復材料で形態を修復する。切削時に痛みが伴うと予測される場合は、局所麻酔を使用する。使用する歯科修復材料はう蝕の部位や患者の希望等によりコンポジットレジンや充填用セメント、インレー、アマルガム、クラウンなどから決める。また審美的理由からハイブリッドセラミックス、耐久性や二次カリエスのリスクの低さからゴールドといった健康保険制度が適用できない素材を用いることもある。
ポーセレンやコンポジットレジンは天然歯と外観が似ているため、前歯に用いられることが多い。奥歯は咬合圧が強い等の理由により、インレー(つめもの)やアマルガムが使われることが多い。アマルガムは水銀の使用に対する問題により、日本では使用が減ってきているが、安価で機械的強さがあることから一般的に使われている国もある。
う蝕が広範囲の場合、クラウンにすることが多い。これは、う蝕部位を切削した後、残った歯に上からかぶせる物で、銀合金、金、ポーセレン、陶材焼付合金等が使われる。クラウンを作成するにはある程度の日数を要するが、直接つめることができるハイブリッドセラミクスを用いる方法もある。
歯髄の中の神経が炎症を起こしていたり腐敗した場合や、外傷を負っていた場合、歯髄は抜髄される。これは根管治療と呼ばれる。歯髄を取り去った後の根管は埋められ、必要であればクラウンが作られる。
なお、後にレントゲン撮影を行った場合に、どのような治療を行い、どこまで歯科材料が入っているのかを容易に判断できるよう、口腔内に用いる歯科材料は、通常、X線不透過性の材料が用いられる(写真には真っ白な影で現れる)。
重度のう蝕では保存することが不可能であり、抜歯となることもある。しかし、なるべく保存できる部分を残す治療法に移行してきており、日本では日本歯科保存学会による2009年のガイドラインから推奨されてきた。
2008年ごろまでには、ヒールオゾンや3Mix-MP法等の新しい治療法も登場している[30]。
う蝕リスク
[編集]アメリカ国内の統計によると、う蝕の有病割合と重症度は、この30年間でかなり減少しているが[31]、この減少は国民に均等に起こっているのではなく、ある集団と個人にう蝕が集中している[32]。このう蝕の減少の生じていない、つまり、う蝕が発生しやすい(発生率の高い)集団と個人は、ハイリスクな集団、個人と呼ばれる。
う蝕リスクの評価
[編集]CDCでは、う蝕リスクの高い集団とは、社会経済状態が低いか両親の教育水準が低い人たち、定期的に歯科ケアを受けることのできない人たち、歯科保険に加入していないから歯科サービスを受けにくい人たち、としている[33]。またフッ化物を適正に利用することで、う蝕リスクは減少すると考えられている[34]。
また、臨床における個人の評価の場合は、検査や環境を考慮したモデルによるリスク評価よりも、歯科医師によるリスク認識のほうが適切である[35]とされている。
リスク評価の実際
[編集]う蝕リスクとう蝕経験は連続的に存在している。リスク分類を確定できないときは、う蝕リスクが高いと仮定し対応することで、実際にはう蝕リスクが高いにもかかわらず、誤ってう蝕リスクが低いと分類される集団や個人のう蝕リスクを下げることができる[36]。
リスクファクター
[編集]う蝕を引き起こすリスクファクター(危険因子)として、下記が知られる。
- フッ化物
- 飲料水中のフッ化物濃度が0.3mg/L以下で、う蝕の発生頻度が高くなる。
- 飲食
- 回数が多いほど高リスク。砂糖の摂取量が多いほど高リスク。
- 口腔衛生状態
- プラークの量が多いほど高リスク。清掃などによって除去したり、フッ素を利用して予防する。
- う蝕原因菌の数
- 口腔内に存在するう蝕原因菌の数が多いほどリスクは高い。
- 唾液の量
- 少ないほど高リスク。咀嚼によって唾液の分泌が促進される。シェーグレン症候群、副交感神経遮断剤服用、抗ヒスタミン剤服用、頭頸部への放射線治療、唾液腺の疾患・先天性奇形などでは唾液が減少し、う蝕が劇的に増加する。
- 唾液の緩衝能
- 唾液が酸を中和する能力は人によって違う。緩衝能が高いと酸が速く中和されるが、緩衝能が低いと酸がなかなか中和されず、う蝕が発症しやすくなる。
乳歯に特徴的なう蝕
[編集]う蝕には、乳幼児期の乳歯に特徴的なものがある。
- 哺乳瓶う蝕
- 乳幼児の水分補給のために、清涼飲料水やスポーツドリンクを哺乳瓶に入れて飲ませることが習慣化した場合、上顎の乳前歯の唇側面が急速にう蝕となる。こうした飲料は低pHや多量の糖質を含んでいるためである。重症化した場合、唇側だけでなく全歯面がう蝕となる。このように哺乳瓶の使用によって発生するう蝕を哺乳瓶う蝕と呼ぶ。予防方法としては、哺乳瓶の使用中止、哺乳瓶の中身を変える、口腔ケアである。「熱」を出した場合などに水分補給が必要となり、また小児科医などから勧められるなどしたものが、そのまま習慣化してしまい哺乳瓶う蝕となる場合も少なくない。
- 母乳う蝕
- 古くから母乳はう蝕を発生させると信じられてきた。たしかに、母乳で育った子どもにはう蝕が多いという統計もあり、母乳には7%の乳糖が含まれている。しかし、これが積極的にう蝕を誘発することはない(実験室的にはう蝕が発生するが、臨床的にはほぼ無いとされる)。この母乳で育った子供にう蝕が多い理由としては、母乳というある程度好きな時間に与えることのできるものを、子供の要求するがままに与えるために、離乳期以降の不規則な食生活へと誘導し、う蝕を誘発しているとされる。
- 環状う蝕
- 乳前歯部の歯冠や歯頸部が帯状に侵食されるう蝕を環状う蝕という。上記二つとは別の理由で発生するために区別される。口腔ケアの不徹底などが原因となる。
個人レベルの予防
[編集]

20世紀中盤、細菌の産生する酸により歯が侵食されると考えられたため、毎日の几帳面なブラッシングによってプラークの細菌叢を除去することが、目的となった[37]。その後、ミュータンス菌のような病原菌として特徴的なものを殺菌しようとした[37]。21世紀にはヒトマイクロバイオーム(常在菌)研究が進展し、プラークを除去するのではなく、制御するという考え方も現れてきた[37]。
一方で口腔清掃は齲蝕を予防するという証拠がなく、う蝕の発生に関連性が高いのは飲食である[12]。口腔清掃は、歯が酸に侵食される際の酸性度を弱めたり侵食時間を短縮させる[38]。
フッ化物応用は、フッ化物配合の歯磨剤で20~30%、フッ化物洗口で40~60%と確実にう蝕の発生を抑制することが認められている[39]。
リスクの高い部位には年に1回X線写真を撮るのも良い。
ブラッシングと歯間清掃
[編集]
う蝕の予防はブラッシングを基本とする。歯垢を取り除くことで、う蝕原因菌を少なくし、酸が作られることを防ぐ。2日以上経過した歯垢は、砂糖液により酸を作り出す時間が長くなる[40]。
自分でできる口腔清掃のパーソナルケアとして、主に1日最低2回のブラッシングと最低1回のデンタルフロスなどによる歯間清掃がある。歯垢は細菌が集まって膜を形成したバイオフィルムだとも捉えられている。歯垢が熟成して細菌が密集した状態は、歯の表面に強固にくっつき殺菌剤も効きにくい。こうしたバイオフィルムの破壊にはPMTCが有効である。PMTCによってバイオフィルムを破壊した状態に対して、さらに3DSによって専門的に殺菌することができる。歯科で行うプロフェッショナルケアとして、数ヶ月ごとの定期的な歯科検診やPMTC(専門的機械的歯面清掃)がある。

歯と歯の間を磨くためには、デンタルフロスや歯間ブラシ、爪楊枝を利用することができる。歯間のすき間や歯ぐきの溝を水で洗い流す口腔洗浄器も用いられる。
殺菌効果のあるクロルヘキシジンなどが配合された歯磨き剤や洗口剤も有効である[41]。ただし、口腔内の細菌はバランスを取って存在し、他の菌が入ることを防いでいるため、抗菌剤などの利用は口腔常在菌に悪影響を与え菌交代現象などを引き起こす場合がある。
しかし抗生物質は薬剤耐性を持つ菌の発生につながることがある。ビフィズス菌などプロバイオティクスを用いた新たな方法での研究も継続的に行われており、効果を示しているが治療ガイドラインに採用されるためには、さらに研究が必要となる[37]。
フッ化物配合歯磨き剤の利用は有効である[42]。
カナダ予防医療研究班は、フッ化物配合歯磨き剤を利用しないブラッシングのう蝕予防効果の検証は不十分である、としている[43]。
フッ化物
[編集]至適濃度のフッ化物は歯質を強化し、再石灰化を促進することで、齲蝕を予防する。フッ化物は、エナメル質のハイドロキシアパタイトの結晶に結合し、エナメル質の脱石灰化を減らし、う蝕への抵抗を強化する。
フッ化物による齲蝕予防は、フッ化物応用と呼ばれ、萌出した歯に直接作用する局所応用と、萌出した歯と歯の形成期の両方に作用する全身応用がある。全身応用には、水道水フッ化物添加、食塩へのフッ化物添加、フッ化物錠剤の服用、局所応用にはフッ化物洗口、フッ化物配合歯磨剤、フッ化物の歯面塗布などがある[44]。年に数回、高濃度のフッ化物を塗布するより、歯磨き剤や洗口で頻繁に少量のフッ化物を用いたほうが再石灰化が促進できる[45]。
ブラッシングに際しては、必ずフッ化物入り歯磨き剤を使用し、フッ化物を口腔内に少し残す工夫をする(例えば一度磨いた直後にもう一度磨く。二度目は口すすぎをせずに吐き出すだけにする)。6歳未満の子供に対しては、親が必ず監視し、ごく少量(直径5mm未満)の歯磨き剤を使用する。多くの歯科医師は、歯の継続的な管理(メインテナンス)に際して、フッ化物の歯面への塗布(健康保険適用)を行っている。日本では水道水へのフッ化物添加はほとんど行われていないが、学校においてフッ化物洗口を行うところが増えており、虫歯の本数は減少している。
世界保健機関の報告では、フッ化物の利用と口腔清掃が行われている場合でも、糖類の消費が齲蝕の有病割合と重症率を増加させる[12]。
未開の地では、ブラッシングは行われず、フッ化物は利用されないが、う蝕はほとんど発生しない。米国ではフッ化物の利用は高率であるが、う蝕の発生は多く、日本より少ない。フッ化物は、う蝕のトラブルを約10%減らす[46]。
フッ化物応用のリスク
[編集]国際がん研究機関の公表するIARC発がん性リスク一覧では、飲料水中の無機フッ素化合物をGroup3(ヒトに対する発癌性が分類できない)の化学物質に分類している[47]。
フッ素毒警告ネットワークは、学術的な裏付けなしに、フッ化物応用は咽頭がん・口腔がんなどのリスクを上昇させる[48]、世界保健機関(WHO)のレポートである『フッ化物と口腔保健-WHOのフッ化物応用と口腔保健に関する新しい見解』[49]にも200か所以上の誤訳や訳出漏れがあり、フッ素洗口を推進するように意図的に訳している[50]と主張している。
CPP-ACP
[編集]カゼインホスホペプチド・非結晶リン酸カルシウム複合体(CPP-ACP)は再石灰化を促進すると考えられている。歯に塗るペーストやシュガーレスガムといった製品がある。
キシリトール
[編集]キシリトール単体では、歯の再石灰化作用は疑問視されている。ただし、酸産生能は低いため、スクロース等と異なり、う蝕の原因にはならない。また、甘みがあるため唾液の分泌を促す効果がある。
S.mutans(虫歯菌)はキシリトール存在下ではそれを呼吸基質とするよう酵素誘導が行われる。その結果、菌が口腔内の粘液に留まりにくくなり、唾液によって洗い流されやすくなることで、う蝕の予防に役立つという説がある。
シーラント
[編集]シーラントは齲窩が出来るのを防ぐ方法のひとつである。臼歯の咬合面の小窩裂孔に薄い膜を作ることで、歯垢が蓄積することを防ぐ。通常、シーラントは臼歯の萌出直後の子供の歯に行うが、大人でもう蝕の予防に恩恵がある[51]。健康保険が適用になっている。
探針
[編集]
う蝕の進行度を調べるのに用いられるのが、探針である。しかし、探針がう蝕を拡大させる原因の一つであるとも考えられており[52][53]、2005年の厚生労働省のう蝕調査から、探針を用いず、もしくは先が球になっているものを用いて検診するように改められている。そのため、上記の分類では調査できないため、「Ci」と「Ch」という分類が用いられるようになった。CiはCaries incipientの略で4度分類のC1とC2の段階、ChはCaries high gradeの略でC3とC4となっている。
食習慣の影響
[編集]| リスク低下 | 関連なし | リスク増加 | |
|---|---|---|---|
| 確実 | フッ化物 | デンプン(米、ジャガイモやパンのような 調理されたあるいは生のデンプン食品。 砂糖が加えられたケーキ、ビスケットや スナックを除く。) |
遊離糖類の量、 遊離糖類の頻度 |
| 可能性が高い | 堅いチーズ シュガーレスガム |
丸ごとの新鮮な果物 | |
| 可能性あり | キシリトール 牛乳、食物繊維 |
栄養失調 | |
| 不十分 | 丸ごとの新鮮な果物 | ドライフルーツ |
遊離糖類は、砂糖だけでなく単糖類、二糖類、はちみつ、果汁、シロップも該当する。
世界保健機関 (WHO) の2003年の報告では、砂糖の摂取量が少ない場合、虫歯の発生が少ない[12]。同WHOの報告で、酢や炭酸、クエン酸やアスコルビン酸(ビタミンC)のような酸が多いソフトドリンクやピクルス、柑橘類のような飲食品の消費が多ければより歯が侵食される[12]。これは酸蝕症と呼ばれる。
世界保健機関は2014年には、口腔の健康に対するシステマティック・レビューを元に[55]、砂糖の摂取量をこれまでの1日あたり10%以下を目標とすることに加え、5%以下ではさらなる利点があるという砂糖のガイドラインのドラフトを公開した[56]。砂糖では、2000キロカロリーの10%は50グラム、5%は25グラムである。
飲食とう蝕
[編集]
飲食の直後は、口腔内の細菌が糖分から酸を作り出して歯垢のpHが低下する。平常時は平均的にpH6.8だが、飲食によりpH4〜6に急低下し、その後ゆっくり1時間くらいの間に回復する[57]。これにより歯の脱灰が進む臨界pHを超えると歯のエナメル質が脱灰され溶けはじめる。臨界pHは、一般にpH5.5以下であるといわれているが、歯の石灰化度によっても変化する。たとえば、歯の石灰化度が永久歯よりも低い乳歯では、これより高いpHでも脱灰が進む。ステファンカーブというグラフで知られているが、砂糖水でうがいをした2〜3分後に、最もpH値が下がり酸性に傾く。これが唾液などの働きにより、アルカリ性のほうへpHが上昇していき、一定のpH以上となったときに逆に再石灰化するようになる。一般的には再石灰化まで数十分かかる。
糖類の中でも、砂糖の主成分であるショ糖が最もう蝕のリスクを高め、次にブドウ糖や果糖といった単糖類がう蝕を増加させるリスクが高い[58]。砂糖の濃度が0.025%のショ糖液15mlでも口腔内のpHを5.7にまで下げる[59]。2.5〜5%の濃度では、pHを4.2〜4.5まで下げる[59]。10%の濃度まで口腔内のpHを低下させていくが、10%以上の濃度では変化がない[59]。
穀物に多いデンプンは、pH5.5〜6.0程度にしか下げない[60]。デンプンに砂糖が混ざった食品は、デンプンだけの場合よりう蝕のリスクが高い。また、代替甘味料には様々な種類があるが、キシリトールやアスパルテームなど臨界pHまで下げない糖類がある。
シュガーレスガムを噛むことによって、唾液の分泌を高めることが可能である[63]。シュガーレスガムによって再石灰化の促進が観察されている[64]。食後にフッ化物が含有されたシュガーレスガムを噛むことで、フッ素の効果と唾液量が増すことも加えてう蝕の進行が予防できる。殺菌効果のあるクロルヘキシジンが含有されたシュガーレスガムもう蝕のリスクを低下させる[65]。CPP-ACP(リカルデント)が配合されたガムは再石灰化を促進する。水分に溶けやすいリン酸オリゴ糖カルシウム(POs-Ca)が配合されたガムによって1〜2週間でエナメル質の再石灰化が確認された[66]。
砂糖が入ったガムは唾液が出ることを促進するため、あまりpHを下げない場合がある。
飲食の回数とう蝕
[編集]飲食の回数が増加すると、歯垢のpHが低下している時間が長くなる。このため、歯の脱灰が進み、また、再石灰化量が減少するため、う蝕となりやすくなる。
間食について
[編集]厚生労働省によって行われている21世紀における国民健康づくり運動(健康日本21)では、間食としての甘味食品・飲料、特に砂糖がう蝕を誘発するとし、糖類に関する正確な知識の普及と1日3回以上摂取する群の減少を目標としている[67]。
アメリカ歯科医師会とヨーロッパ小児歯科医師会は、子供に対して、砂糖を含んだ飲み物を飲む回数を制限することを勧めている。また乳児に対して、睡眠中は哺乳瓶から飲ませないことを勧めている[68][69]。さらに、母親の口から細菌が感染するのを防止するために、食器やコップを子供と共有しないことを勧めている。
特に砂糖が酸を作り出す。間食としてチョコ・キャラメルなど粘着性があり、糖分が多く含まれているものはなるべく避けた方がいい。クッキー、クラッカーなど意外に多く糖分の含まれている食べ物も出来れば避けた方が良い。食べるのであれば食後にブラッシングを行うか水で口をすすぐのがよい。また、一緒に摂取する飲み物はお茶や水、牛乳など糖分の入っていないものが好ましい。
砂糖を含んだ飲み物、清涼飲料水などを飲み続けたり、口腔内に長く残る飴類をなめ続けるのは良くない。ノンシュガーや代替の甘味料の食品がいい。清涼飲料水には10%前後の糖分が含まれた飲料も多く、スポーツドリンクでも5%前後である[70]。
頻繁に砂糖液で口を洗った場合、pHの最低値が低くなるが、1-2日砂糖を摂取しないだけで改善される[71]。
清涼飲料水には酸性度の強い飲料が多く、歯を浸しておくと歯が溶けることが知られている[72]。こうした飲料は1分で歯を溶かしはじめる[73]。ただウーロン茶のようなpHが高いものには、歯を溶かす作用は観察されなかった[72]。
歯に信頼マークは口腔内がpH5.7以下にならない食品についている[74]。2014年にはPOs-Caの包装に日本歯科医師会の推薦がつくようになった[75]。
酸蝕症との関わり
[編集]化学的要因(細菌由来ではない酸など)による歯の実質欠損を酸蝕症と呼ぶ。酸蝕症は直接pHの低い(pH5.5以下)の飲食物を摂取した場合など酸に曝されることで歯の脱灰が進む。
炭酸水、酸味料が含まれた清涼飲料水、柑橘類などは酸蝕症を進行させる。酸蝕症が進むとう蝕と同じく歯を失う原因になる。酸性度の高い飲食をした30分以内に歯磨きをすることはリスクを高める[76]。ただしう蝕のリスクのほうが高い人は歯磨きをせざるを得ない。
歴史
[編集](出典は主に英語版Wikipedia)
- 旧石器時代の化石人類には、虫歯は極めてまれであった[77]。
- 今から100万年以上前にいたオーストラロピテクスには虫歯があった。
- 狩猟採集生活から、農耕生活に移行すると、虫歯は増加した。
- 紀元前5000年頃、シュメール人は、歯にいる虫が、虫歯を作ると考えていた。同様の考えは、インド、エジプト、日本、中国にも見られた。
- 古代エジプト人の虫歯は、現代人よりはるかに少なかった。当時は、精製された炭水化物が無かったからである。ただし、石臼を使って穀物の粉を作ったために、石の粒が混入して、歯が磨耗する問題があった。あるミイラには虫歯が3本あり、高度な技術で治療が施され、金が充填されていた[77]。
- ローマ帝国では、「調理した食品」の消費が増えて、虫歯は少しだけ増加した。
- 西暦1000年の少し前には、虫歯を持つ人の割合は3〜4%であり、どの集団も10%以下であった。しかし、西暦1000年頃、サトウキビが西洋社会に紹介されて、虫歯を持つ人の割合は大きく増加し、24〜25%ほどになった[77]。
- 「近代歯科学の父」と呼ばれるピエール・フォシャールは、虫が虫歯を作るのではなく[78]、砂糖が歯や歯肉に悪い影響を与えてできると述べた。
- 1850年頃に、さらに虫歯の数が急増した。産業革命によりサトウキビの利用が増大し、精製小麦粉を使ったパンや甘い紅茶が摂取されるようになったからである。
- 1890年代に、ウィロビー・D・ミラーW. D. Miller(1853-1907)は、口の中にいる細菌が、炭水化物から酸を作り、それが歯の構造を破壊するという説を提唱した。
- 1924年に、英国ロンドンにいたKilian Clarkeは、う蝕の部位から、連鎖球菌のストレプトコッカス・ミュータンスを発見した[79]。当時は、別の菌がう蝕の原因菌であると考えられていた。同氏は、これこそがう蝕の原因菌であると主張したが、それが証明されたのは1960年代であった。
- 1930年代に、アメリカ国立衛生研究所のH. Trendley Deanらは、1mg/L(1ppm)のフッ素が効果的に虫歯を減らすことを示した。
- 第二次世界大戦中、砂糖の不足により日本、ノルウェー、アイルランドでは砂糖の配給制が行われ、虫歯が減少した[77]。
動物のう蝕
[編集]野生動物には虫歯は無い[80][信頼性要検証]とされるが、草食動物は果実など糖類を含む食物の摂取で口腔内に虫歯菌を保有してしまう[81]。このときの虫歯菌は、生物種によって異なることがある[81]。しかし野生生物では通常は植物の固い繊維により歯垢が溜まらずほとんど虫歯は見られない[81]。ところが動物園やペットなど人間が飼育し果物を多く与えるなどの偏食があると[82]虫歯をもつことがある。ペットには、しばしば虫歯ができる。歯科のある動物病院もある。霊長類で虫歯を持つ頻度が高いのは、チンパンジー>オランウータン>ゴリラの順である[77]。
脚注
[編集]出典
[編集]- ^ Pitts, N., Zero, D., Marsh, P. et al. Dental caries. Nat Rev Dis Primers 3, 17030 (2017). https://www.nature.com/articles/nrdp201730
- ^ Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990–2016: a systematic analysis for the GlobalBurden of Disease Study 2016(Lancet)
- ^ “Oral health” (英語). www.thelancet.com. 2021年1月2日閲覧。
- ^ 平成28年歯科疾患実態調査、結果の概要の図9[1]
- ^ “学校保健統計調査:文部科学省”. 文部科学省ホームページ. 2021年1月2日閲覧。
- ^ “歯科疾患実態調査|厚生労働省”. www.mhlw.go.jp. 2021年1月2日閲覧。
- ^ 安藤雄一, 深井穫博, 青山旬: わが国における歯科診療所の受療率と現在歯数の推移の関連 患者調査と歯科疾患実態調査の公表データを用いた分析. ヘルスサイエンス・ヘルスケア 2010, 10:85-90.[2]
- ^ a b c d e f 日本歯科保存学会 2015, pp. 3–4.
- ^ 日本歯科保存学会.う蝕治療ガイドライン 第2版[3]
- ^ 日本歯科保存学会.う蝕治療ガイドライン 第3版[4]
- ^ 日本口腔衛生学会. 今後のわが国における望ましいフッ化物応用への学術的支援[5]
- ^ a b c d e f Report of a Joint WHO/FAO Expert Consultation Diet, Nutrition and the Prevention of Chronic Diseases 2003
- ^ 「検診で虫歯見つかった子 過半数、治療せず 保団連調べ」『日本経済新聞』朝刊2018年7月14日(社会面)2018年7月14日閲覧。
- ^ 日本学校保健会ウェブサイト「学校保健の歴史」(2)
- ^ 厚生労働省ウェブサイト 乳幼児健康診査事業実践ガイドP96
- ^ 例えば新潟市新潟市では各地区センターにて、フッ化物塗布を実施している。[6]
- ^ 新潟県、新潟県教育委員会、新潟県歯科医師会、新潟県歯科保健協会:新潟県における新潟県フッ化物洗口マニュアル: P7-9, 2015.
- ^ Who:World Health Assembly Resolution paves the way for better oral health care
- ^ 日本口腔衛生学会:第 74 回 WHO 総会議決書を踏まえた口腔衛生学会の提言
- ^ Marcenes W, Bernabé E, Global Burden of Oral Conditions. Oral Epidemiology(編): Springer, Cham; 2021.
- ^ フッ化物洗口マニュアル(2022 年版) 厚生労働省令和3年度厚生労働行政推進調査事業費補助金(地域医療基盤開発推進研究事業)「歯科口腔保健の推進に資するう蝕予防のための手法に関する研究」班 編
- ^ Oxford Textbook of Public Health 9.8 Dental public health
- ^ 平成11年歯科疾患実態調査の概要(厚生労働省)
- ^ 平成17年歯科疾患実態調査結果について (厚生労働省)
- ^ Keyes. Dental caries in the Syrian hamster. X. The natural history of the disease in a single family. Int Dent J Int Dent J 13, 86-109, 1963NAID 10011482585
- ^ a b Ole Fejerskov, Edwina Kidd 著、高橋信博、恵比須繁之 訳『デンタルカリエス原著第2版』医歯薬出版、2013年、v頁。ISBN 978-4263444023。
- ^ Ross et al., p. 453 [要文献特定詳細情報]
- ^ Stephan RM, Miller BF. A quantitative method for evaluating physical and chemical agents which modify production of acids in bacterial plaques on human teeth. J Dent Res. 1943;22;45-51.
- ^ https://www.toothfriendly-sweets.jp/concept_b.html#concept_3[要文献特定詳細情報]
- ^ オゾンによるう蝕治療(2008 issue 1, -)[リンク切れ](Minds医療情報サービス)
- ^ Burt Eklund "Dentistry, Dental practice and the community", 1999. ISBN 978-0721673097.
- ^ "Coronal caries in the primary and permanent dentition of children and adolescents 1-17 years of age: United States 1988-1991", Journal of Dental Research, 1996; 75(special issue). PMID 8594087.
- ^ Edelstein, "The medical management of dental caries" 1994 PMID 8294673.
- ^ Vargas CM et al. "Sociodemographic distribution of pediatric dental caries: NHANES III, 1988−1994: J Am Dent Accos, 1998. PMID 9766104.
- ^ Pitts NB. "Risk assessment and caries prediction" J Dent Educ, 1998;62, pp.762-70. PMID 9847880
- ^ 米国におけるう蝕の予防とコントロールのためのフッ化物応用に関する推奨 "Recommendations for Using Fluoride to Prevent and Control Dental Caries in the United States", p.10. ISBN 978-4896051797.
- ^ a b c d Anders Zachrisson、Svante Twetman 2013.
- ^ 『唾液-歯と口腔の健康』 医歯薬出版、1998年1月。ISBN 978-4263453889。
- ^ “奈良県歯科医師会ウェブサイト”. www.nashikai.or.jp. 2019年5月9日閲覧。
- ^ Clarke NG, Fanning EA. "Plaque pH and calcium sucrose phosphate: a telemetric study" Aust Dent J, 16(1), 1971 Feb, pp13-6. PMID 5279872.
- ^ 小児と思春期のう蝕予防のためのフッ化物配合歯磨剤(2008 issue 1, -)[リンク切れ](Minds医療情報サービス)
- ^ 虫歯予防のための異なるフッ化物濃度の歯磨き粉
- ^ Canadian Task Force on Preventive Health Care Periodic health examination, 1995 update: 2. Prevention of dental caries. The Canadian Task Force on the Periodic Health Examination.Periodic health examination, 1995 update: 2. Prevention of dental caries. The Canadian Task Force on the Periodic Health Examination.
- ^ “Fluoride and different vehicles to provide fluoridefor Prevention or Control of Dental Caries”. マルメ大学. 2008年12月10日時点のオリジナルよりアーカイブ。2018年8月15日閲覧。
- ^ 稲葉大輔、小松久憲 『初期う蝕のマネージメント-う蝕を進行させないために』クインテッセンス出版、2004年8月。ISBN 978-4874178140。16頁。
- ^ Comments on the WHO Draft Guideline: Sugars intake for adults and children 2014年、ロンドン大学名誉教授 WPT James氏ら
- ^ 発がん性評価Group3分類(国際がん研究機関)
- ^ フッ素毒警告ネットワーク
- ^ 『フッ化物と口腔保健-WHOのフッ化物応用と口腔保健に関する新しい見解』高江洲義矩監修、1995年、ISBN 9784870781153
- ^ 「フッ素洗口で口腔・咽頭ガンなどの危険」『食品と暮らしの安全』2003年12月1日、通巻176号、p20
- ^ sealant A.D.A.
- ^ 虫歯を劇的に減らす方法を調査せよ(特命リサーチ) (日本テレビ)
- ^ 東京予防歯科研究会
- ^ Summary of strength of evidence linking diet to dental cariesP118 Table 14
- ^ Moynihan, P. J.; Kelly, S. A. M. (2013). “Effect on Caries of Restricting Sugars Intake: Systematic Review to Inform WHO Guidelines”. Journal of Dental Research 93 (1): 8–18. doi:10.1177/0022034513508954. ISSN 0022-0345.
- ^ WHO opens public consultation on draft sugars guideline (世界保健機関)
- ^ 米満正美、小林清吾、宮﨑秀夫、ほか 『新予防歯科学3版-上』 医歯薬出版、2003年11月。ISBN 978-4263455678。67頁。
- ^ Neff D. "Acid production from different carbohydrate sources in human plaque in situ." Caries Res. 1(1), 1967, pp78-87. PMID 5228899.
- ^ a b c ペル アクセルソン 『う蝕の診断とリスク予測:実践編』 クインテッセンス出版、2003年6月。71頁。ISBN 978-4874177709。
- ^ ペル アクセルソン 『う蝕の診断とリスク予測:実践編』 クインテッセンス出版、2003年6月。91頁。ISBN 978-4874177709。
- ^ Jensen ME, Wefel JS. "Effects of processed cheese on human plaque pH and demineralization and remineralization" Am J Dent, 3(5), 1990 Oct, pp217-23. PMID 2076251.
- ^ Kashket S, DePaola DP. "Cheese consumption and the development and progression of dental caries" Nutr Rev, 60(4), 2002 Apr, pp97-103. PMID 12002685.
- ^ 『唾液-歯と口腔の健康』 医歯薬出版、1998年1月。ISBN 978-4263453889。104頁。
- ^ Edgar WM. "Sugar substitutes, chewing gum and dental caries-a review" Br Dent J 184(1), 1998 Jan 10, pp29-32. PMID 9479811.
- ^ ペル アクセルソン 『う蝕の診断とリスク予測:実践編』 クインテッセンス出版、2003年6月。ISBN 978-4874177709。
- ^ 稲葉大輔、小松久憲 『初期う蝕のマネージメント-う蝕を進行させないために』クインテッセンス出版、2004年8月。ISBN 978-4874178140。15頁。
- ^ 健康日本21
- ^ European Academy of Paediatric Dentistry ヨーロッパ小児歯科医師会
- ^ American Dental Association アメリカ歯科医師会
- ^ 食べもの文化編集部『清涼飲料上手な飲み方選び方』芽ばえ社、2003年4月。ISBN 978-4895792677
- ^ 『唾液-歯と口腔の健康』 医歯薬出版、1998年1月。ISBN 978-4263453889。94-96頁。
- ^ a b 甲原玄秋、堀江弘 「清涼飲料水がおよぼす歯の脱灰作用」『千葉医学雑誌』77(3)、2001年6月1日、145-149頁。
- ^ 西口栄子ほか 「清涼飲料水によるエナメル質の脱灰」『口腔衛生学会雑誌』45(3)、1995年7月30日、314-321頁。
- ^ トゥースフレンドリー協会
- ^ 姫野かつよ・竹内正敏『歯科臨床におけるガム徹底活用法』2015年。
- ^ 虫歯より深刻「酸蝕歯」 ちびちび飲み、歯には負担 NIKKEI STYLE 2018年6月25日
- ^ a b c d e Epidemiology of Dental Caries U.I.C.
- ^ ベルンワード・W・ワインバーガー『概説 ピエール・フォシャール 歯科外科医 近代歯科医学の端緒、最初の歯科医学書および200年前の歯科医に関する論述』訳 高山直秀、時空出版、東京都文京区、2015年11月15日(原著1941年)、50頁。ISBN 978-4-88267-062-9。 NCID BB20208297。
- ^ J. Kilian Clarke. (1924 Jun) "On the Bacterial Factor in the Ætiology of Dental Caries", Br J Exp Pathol 5(3), pp.141–147. PMC 2047899.
- ^ 角健吾「野生の動物も歯が命」、アフリカンサファリ
- ^ a b c 「動物(どうぶつ)は歯磨(はみが)きなしで大丈夫(だいじょうぶ)? 」(ののちゃんのDo科学 - 朝日新聞 2015年11月28日付)
- ^ 川口芳矢、早川祥子、山田博之、橋本千絵(2010年3月)「カリンズ森林保護区におけるチンパンジーの歯周疾病」『環境エンリッチメント』4(1)
参考文献
[編集]- 日本歯科保存学会『う蝕治療ガイドライン』(pdf)(第2版)末永書店、2015年。ISBN 978-4-8160-1292-1。
- 鴨井久一編集『口腔プロバイオティクス&アンチバイオティクス ― 検査から始まる細菌の新しいコントロール法』永末書店、2013年。ISBN 978-4-8160-1262-4。
- Anders Zachrisson、Svante Twetman「プロバイオティクスからみた口腔細菌療法」『口腔プロバイオティクス&アンチバイオティクス』永末書店、2013年、85-99頁。ISBN 978-4-8160-1262-4。
関連項目
[編集]- 保存科/補綴科/口腔外科
- 歯学/口腔細菌学/保存修復学/クラウンブリッジ補綴学
- 感染症/歯髄疾患
- 歯科衛生士/歯科技工士
- 2次カリエス
- 健康増進法
- ダイアグノデント/う蝕検知液/歯の銀行
- メスマウス
- PMTC
- 歯周病
外部リンク
[編集]- う蝕 - MSDマニュアル
- 歯とお口のことなら何でもわかる テーマパーク8020 - 日本歯科医師会
- むし歯 - 厚生労働省
- 歯科疾患実態調査 - 厚生労働省
- HealthyTeeth - カナダ・ノバスコシア州歯科医師会
- 『う蝕』 - コトバンク
- 『むし歯(う蝕症)』 - コトバンク






